فهرست عناوین
- 1 مقدمه
- 2 چه زمانی متوجه ریزش مو می شویم؟
- 3 دلایل ریزش مو
- 4
- 5
- 6
- 7
- 8
- 9 عاقبت ریزش مو
- 10 آلوپسی آرهآتا (Alopecia Areata) — علت و سیر بیماری
- 11 آلوپسی آرهآتا — درمانها
- 12 تلوژن افلوویوم (Telogen Effluvium) — علت و سیر بیماری
- 13 تلوژن افلوویوم — درمانها
- 14 آناژن افلوویوم (Anagen Effluvium) — علت و سیر بیماری
- 15 آناژن افلوویوم (Anagen Effluvium) — درمانها و مراقبتها
- 16 آلوپسیهای اسکاردهنده (Scarring / Cicatricial Alopecias) — مرور کلی
- 16.1 تظاهرات بالینی و اهمیت تشخیص
- 16.2 نمونههای شایع آلوپسی اسکاردهندهٔ اولیه
- 16.3 نکات کلیدی مدیریت
- 16.4 لیکنپلان پیلاریس (Lichen Planopilaris — LP) — علت و سیر بیماری
- 16.5 درمان لیکنپلان پیلاریس (LPP)
- 16.6 لوپوس اریتماتوز دیسکوئید (Discoid Lupus Erythematosus — DLE) — علت و سیر بیماری
- 16.7 لوپوس دیسکوئید (DLE) — درمان
- 16.8 آلوپسی فرونتال فیبروزان (Frontal Fibrosing Alopecia — FFA)
- 16.9 درمان آلوپسی فرونتال فیبروزان (FFA)
- 16.10 آلوپسی فرونتال فیبروزان (Frontal Fibrosing Alopecia — FFA)
- 16.11 درمان آلوپسی فرونتال فیبروزان (FFA)
- 16.12 فولیکولیت دکلوان (Folliculitis Decalvans — FD)
- 16.13 درمان فولیکولیت دکلوان (FD)
- 16.14 مقایسه آلوپسیهای اسکاردهنده شایع
- 16.15 تریکوتیلومانیا (Trichotillomania)
- 16.16 درمان تریکوتیلومانیا
- 16.17 آزمایشهای ضروری در بررسی ریزش مو
- 16.18 پرسشهای متداول درباره ریزش مو
- 16.18.1 ریزش مو در چه سنی طبیعی است و چه زمانی باید نگران شد؟
- 16.18.2 آیا ریزش مو در نوجوانان هم ممکن است اتفاق بیفتد؟
- 16.18.3 آیا رژیمهای لاغری سریع میتواند باعث ریزش مو شود؟
- 16.18.4 ریزش مو بعد از کرونا (COVID-19) طبیعی است؟
- 16.18.5 آیا استفاده مداوم از سشوار و اتوی مو باعث ریزش مو میشود؟
- 16.18.6 آیا استفاده از رنگ مو و مواد شیمیایی باعث طاسی میشود؟
- 16.18.7 تفاوت ریزش موی ارثی با ریزش موی ناشی از بیماری چیست؟
- 16.18.8 آیا امکان پیشگیری از ریزش موی ارثی وجود دارد؟
- 16.18.9 چقدر طول میکشد تا درمانهای ریزش مو اثر کنند؟
- 16.18.10 آیا خواب کم یا استرس شغلی باعث ریزش مو میشود؟
- 16.18.11 ریزش مو در کودکان نشانه چیست؟
- 16.18.12 آیا ورزش و تغذیه سالم میتواند به جلوگیری از ریزش مو کمک کند؟
- 16.18.13 آیا شامپوهای ضدریزش واقعاً مؤثرند؟
- 16.18.14 بهترین ویتامینها برای رشد مو کدام هستند؟
- 16.18.15 آیا ریزش مو بعد از کاشت مو طبیعی است؟
- 16.18.16 آیا ریزش مو میتواند نشانه بیماریهای داخلی جدی باشد؟
- 16.18.17 آیا تراکم بانک مو در نتیجهٔ کاشت مو تأثیر دارد؟
- 16.18.18 چه کسانی کاندید مناسب برای PRP یا PRF مو هستند؟
- 16.18.19 ریزش مو در یائسگی با چه درمانهایی کنترل میشود؟
- 16.18.20 آیا موهای ریختهشده دوباره رشد میکنند؟
- 16.19 جهت مشاوره و ویزیت ریزش مو در بابل (مازندران)
مقدمه
ریزش مو یکی از شایعترین مشکلات پوست و مو در میان زنان و مردان است و میتواند اثرات روانی و اجتماعی قابلتوجهی ایجاد کند. مو علاوه بر نقش زیبایی، بخشی از هویت و اعتماد به نفس افراد محسوب میشود. به همین دلیل، هرگونه تغییر در تراکم یا کیفیت مو برای بیماران نگرانکننده است.
بهطور طبیعی هر فرد بین ۸۰ تا ۱۰۰ تار مو در روز از دست میدهد که بخشی از چرخهٔ طبیعی رشد مو است و جای آن توسط موهای جدید پر میشود. زمانی میتوان گفت فرد دچار «ریزش مو» به معنای بالینی شده است که این روند طبیعی به هم بخورد، تعداد موهای ریزش یافته از میزان طبیعی بیشتر شود یا موهای جدید با ضخامت و کیفیت مناسب رشد نکنند.
ریزش مو علل متنوعی دارد: از عوامل ژنتیکی و هورمونی گرفته تا بیماریهای داخلی، مصرف داروها، سبک زندگی و حتی افزایش سن. شایعترین علت در مردان و زنان، آلوپسی آندروژنیک یا ریزش موی ارثی–هورمونی است که در مردان به نام «الگوی طاسی مردانه» و در زنان به نام «الگوی طاسی زنانه» شناخته میشود.
تشخیص علت اصلی ریزش مو اهمیت فراوان دارد، زیرا هر نوع ریزش، درمان خاص خود را دارد. امروزه روشهای علمی مختلفی از درمانهای دارویی و تزریقی گرفته تا تکنیکهای بازساختی مانند PRP و کاشت مو در دسترس هستند که بسته به شرایط فرد انتخاب میشوند.
چه زمانی متوجه ریزش مو می شویم؟
پوست سر بهطور متوسط حدود ۱۰۰ هزار تار مو دارد. در افرادی با موهای بلوند یا قرمز، این تعداد حتی کمی بیشتر است. ریزش طبیعی روزانه ۸۰ تا ۱۰۰ تار مو بخشی از چرخهٔ طبیعی زندگی موهاست و معمولاً جایگزین میشوند.
بیشتر افراد زمانی متوجه ریزش مو میشوند که حدود ۵۰ درصد از تراکم موهای سرشان کاهش یافته باشد؛ یعنی زمانی که خالیشدن یا کمپشتشدن نواحی مختلف در ظاهر مشخص میشود. در حالی که پزشک متخصص پوست میتواند تغییرات را بسیار زودتر تشخیص دهد. برای مثال، از دست دادن تنها ۲۰ تا ۲۵ درصد از موها با معاینه دقیق یا ابزارهایی مثل تریکوسکوپی قابل شناسایی است، حتی اگر خود فرد هنوز متوجه آن نباشد.
ریزش مو فقط به کمشدن تعداد تارهای مو محدود نمیشود. در بسیاری از موارد، موها بهتدریج نازکتر و کوتاهتر میشوند. این روند که به آن «مینیاتوریزاسیون فولیکول» گفته میشود، باعث میشود حتی بدون ریزش زیاد، ظاهر سر خالیتر و کمپشتتر به نظر برسد. به همین دلیل، توجه به تغییر در ضخامت و کیفیت مو به اندازهٔ شمارش تعداد موهای ریخته شده اهمیت دارد.
دلایل ریزش مو
ریزش مو یک مشکل چندعلتی است و میتواند تحتتأثیر عوامل مختلف رخ دهد. مهمترین دلایل علمی ریزش مو عبارتاند از:
- عوامل ژنتیکی و هورمونی: شایعترین علت ریزش مو، بهویژه در مردان، آلوپسی آندروژنیک یا ریزش موی ارثی–هورمونی است. در این حالت هورمون دیهیدروتستوسترون (DHT) باعث کوچکشدن فولیکولها و نازکشدن تدریجی تارهای مو میشود.
- بیماریهای داخلی و متابولیک: مشکلات تیروئید، کمخونی ناشی از فقر آهن، کمبود ویتامین D یا B12 و اختلالات متابولیکی میتوانند باعث ریزش مو شوند.
- عوامل خودایمنی: برخی بیماریهای خودایمنی سیستم ایمنی بدن را علیه فولیکولهای مو فعال میکنند. نمونههای شایع:
- آلوپسی آرهآتا (Alopecia Areata): ریزش سکهای ناگهانی که در موارد شدید میتواند کل سر (Totalis) یا کل بدن (Universalis) را درگیر کند.
- آلوپسی پیشانی فیبروزان (Frontal Fibrosing Alopecia – FFA): از طیف لیکنپلان پیلاریس؛ باعث عقبرفتن خط رویش و نازکشدن ابروها میشود (اسکاردهنده).
- لیکنپلان پیلاریس (Lichen Planopilaris – LPP): التهاب خودایمنی فولیکولها که با خارش و سوزش همراه است (اسکاردهنده).
- لوپوس دیسکوئید: پلاکهای التهابی و پوستهدار روی پوست سر ایجاد میکند و میتواند باعث ریزش اسکاردهنده شود.
- لوپوس سیستمیک (SLE): علاوه بر علائم عمومی میتواند باعث ریزش منتشر (تلوژن افلوویوم) یا ضایعات پوستی اسکاردهنده شود.
- پسوریازیس پوست سر: التهاب و پوستهریزی شدید میتواند به ریزش موقت منجر شود.
- آلوپسیهای مرکزی اسکاردهنده: مانند CCCA که با التهاب مزمن و کمپشتی پیشرونده همراه است.
- داروها و درمانها: شیمیدرمانی، داروهای ضدافسردگی، داروهای ضدانعقاد و برخی داروهای فشار خون و هورمونی میتوانند باعث ریزش مو شوند.
- عوامل محیطی و سبک زندگی: استرسهای شدید، رژیمهای غذایی سخت، کاهش وزن سریع و کمخوابی از عوامل تشدیدکننده هستند.
- عفونتها و بیماریهای پوست سر: قارچها، التهابهای مزمن و بیماریهای پوستی مانند پسوریازیس یا درماتیت سبورئیک میتوانند فولیکولها را ضعیف کنند.
- افزایش سن (Senescent alopecia): با بالا رفتن سن، فولیکولها کوچکتر میشوند، سرعت رشد مو کم میشود و موها نازکتر و کمپشتتر به نظر میرسند.
تشخیص دقیق علت ریزش مو نیازمند بررسی کامل توسط پزشک متخصص پوست و مو است. تنها با مشخصشدن عامل زمینهای میتوان بهترین درمان را انتخاب کرد و از پیشرفت ریزش مو جلوگیری نمود.در ادامه هر کدام را کاملتر بحث می کنیم.
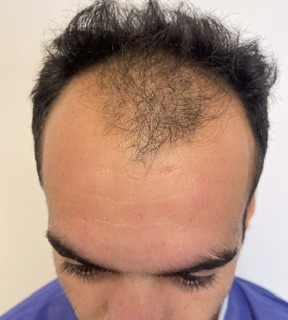
آلوپسی آندروژنیک در آقایان — علت و سیر بیماری
آلوپسی آندروژنیک شایعترین علت ریزش مو در آقایان است و معمولاً از اواخر نوجوانی تا دههٔ سوم زندگی آغاز میشود. هستهٔ اصلی بیماری «حساسیت ژنتیکی فولیکولهای مو» به هورمونهای آندروژنی بهویژه دیهیدروتستوسترون (DHT) است. اتصال DHT به گیرندهٔ آندروژنی فولیکول باعث کوتاهشدن فاز رشد (آناژن)، طولانیتر شدن فاز استراحت (تلوژن) و در نهایت مینیاتوریزاسیون فولیکول میشود؛ یعنی تار مو هر چرخه نازکتر و کوتاهتر میگردد. این روند عمدتاً در نواحی پیشانی–گیجگاهی و ورتکس رخ میدهد و در سیستم نورود–همیلتون از درجات خفیف تا شدید طبقهبندی میشود.
سابقهٔ خانوادگی نقش پررنگی دارد؛ اگر پدر، برادر یا خویشاوندان درجهیک دچار «طاسی الگوی مردانه» بودهاند، احتمال و سرعت پیشروی بیشتر است. از نظر بالینی، ابتدا پسرفت خط رویش در شقیقهها یا کمپشتی خفیف تاج دیده میشود؛ در سالهای بعد این نواحی وسیعتر شده و ممکن است به هم بپیوندند و تنها یک نوار موی مقاوم در طرفین و پسسر باقی بماند. در تریکوسکوپی (درماتوسکوپی پوست سر) معمولاً قطرهای متغیر تار مو، کاهش تراکم و نشانههای مینیاتوریزاسیون دیده میشود. آلوپسی آندروژنیک یک روند مزمن و پیشرونده است؛ بنابراین هدف درمان کاهش سرعت پیشرفت و بهبود تراکم و کیفیت موهاست، نه ریشهکنسازی دائمی.
آلوپسی آندروژنیک در آقایان — درمانهای اثباتشده و کمکی
ماینوکسیدیل موضعی ۵٪ خط اول درمان است؛ با افزایش جریان خون موضعی و طولانیکردن آناژن، به افزایش تراکم و ضخامت مو کمک میکند. شروع اثر معمولاً از ماه سوم تا ششم است و تداوم منظم مصرف برای حفظ نتایج ضروری است. در آغاز درمان ممکن است shedding گذرا دیده شود که معمولاً موقتی است.
فیناستراید خوراکی ۱ میلیگرم روزانه با مهار ۵-آلفاردوکتاز و کاهش DHT، روند مینیاتوریزاسیون را کند میکند و شواهد قویترین اثر را در مردان نشان میدهد؛ ارزیابی پاسخ در ۳–۶ ماه و ادامهٔ درمان در صورت اثربخشی توصیه میشود. در موارد منتخب یا مقاوم، دوتاستراید (استفادهٔ off-label) مطرح است. در برخی بیماران، ماینوکسیدیل خوراکی دوز کم نیز میتواند با نظر متخصص استفاده شود.
درمانهای بازساختی/کمکی میتوانند پاسخ را تقویت کنند. PRP با تزریق پلاسمای غنی از پلاکت، فاکتورهای رشد را در محل آزاد میکند و در مطالعات سبب بهبود تراکم و قطر تار مو شده است؛ PRF نسل جدیدتر با ماتریکس فیبرینی است که آزادسازی فاکتورهای رشد را آهستهتر میکند و در برخی گزارشها ماندگاری بهتری نشان داده است. میکرونیدلینگ (بهتنهایی یا همراه ماینوکسیدیل) و لیزر کمتوان (LLLT) نیز برای برخی بیماران مفیدند، هرچند سطح شواهد آنها نسبت به داروهای اصلی پایینتر است و باید انتظارات واقعبینانه باشد.
وقتی ریزش به مراحل پیشرفته رسیده ولی بانک موی پسسر کافی است، کاشت مو (FUE/FUT/DHI) گزینهٔ مؤثر برای بازگرداندن خط رویش و تراکم موضعی است. توجه داشته باشید کاشت مو آلوپسی زمینهای را درمان نمیکند؛ بنابراین ادامهٔ درمانهای نگهدارنده (مانند ماینوکسیدیل و در بسیاری از مردان فیناستراید) برای حفظ موهای غیرکاشته و تثبیت نتیجه توصیه میشود.
نیاز به راهنمایی بیشتر دارید؟ دربارهٔ PRP و کاشت مو در سایت دکتر ادبی بخوانید یا برای مشاوره تماس بگیرید: ۰۱۱۳۲۲۸۸۸۳۸.
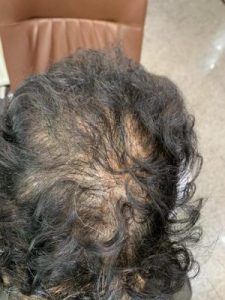
آلوپسی آندروژنیک یا طاسی مدل زنانه — علت و سیر بیماری
آلوپسی آندروژنیک در زنان شایعترین علت ریزش مو است و برخلاف ریزش موی موقت (مانند تلوژن افلوویوم یا ریزش پس از زایمان)، معمولاً یک روند مزمن و پیشرونده دارد. این نوع ریزش اغلب از حوالی ۳۰ سالگی آغاز میشود، در برخی خانمها حتی زودتر دیده میشود، و در دوران یائسگی به دلیل تغییرات هورمونی شدت بیشتری مییابد.
الگوی بالینی در خانمها با مردان تفاوت آشکاری دارد. در حالی که مردان دچار پسروی خط رویش شقیقهها و کمپشتی تاج میشوند، در زنان معمولاً خط رویش جلوی سر حفظ میشود و ریزش به شکل نازک شدن منتشر موها در ناحیهٔ فرق سر نمایان میگردد. این الگو در طبقهبندیهای لودویگ یا سینکلر به درجات مختلف تقسیم میشود. در مراحل ابتدایی، تراکم مو کاهش پیدا میکند ولی هنوز پوست سر پوشیده است؛ در مراحل پیشرفتهتر، پوست سر در وسط سر نمایان میشود و موها نازک و شکننده میشوند.
علت اصلی این الگو حساسیت ژنتیکی فولیکولهای مو به هورمونهای آندروژنی (بهویژه دیهیدروتستوسترون) است. نکتهٔ مهم این است که حتی اگر سطح آندروژنها در خون طبیعی باشد، فولیکولهای حساس به این هورمون واکنش نشان داده و وارد چرخهٔ مینیاتوریزاسیون میشوند؛ یعنی هر چرخه مو کوتاهتر و نازکتر از چرخهٔ قبل رشد میکند. این وضعیت معمولاً با سابقهٔ خانوادگی مثبت همراه است.
در برخی خانمها، یافتههای بیوپسی نشان میدهد که علاوه بر نقش ژنتیک و هورمونها، یک مولفهٔ التهابی خفیف هم میتواند وجود داشته باشد؛ چرا که ارتشاح لنفوسیتی اطراف سلولهای بنیادی فولیکول گزارش شده است. این مسئله نشان میدهد که روند بیماری در زنان پیچیدهتر از مردان است.
بهطور کلی، طاسی مدل زنانه ترکیبی از عوامل ژنتیک، افزایش سن و اثر آندروژنها در سطح فولیکول است. این روند تدریجی و پیشرونده است و اگر زود (مثلاً پیش از ۴۰ سالگی) آغاز شود، در دوران یائسگی میتواند به کمپشتی شدیدتر و دائمی منجر شود. اهمیت بالینی این نوع ریزش در این است که اگرچه بهندرت موجب طاسی کامل میشود، اما میتواند باعث کاهش دائمی تراکم و ضعف کلی موها شود و اثرات روانی–اجتماعی قابلتوجهی در کیفیت زندگی خانمها داشته باشد.
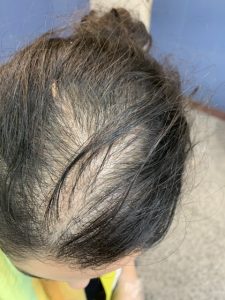
آلوپسی آندروژنیک در زنان — درمان
درمان ریزش موی ارثی در زنان نیازمند رویکردی چندلایه و طولانیمدت است، زیرا این بیماری ماهیت مزمن و پیشرونده دارد و هدف اصلی آن کاهش سرعت پیشرفت و بهبود کیفیت و تراکم موها است. خط اول درمان در اکثر خانمها ماینوکسیدیل موضعی است که تنها داروی تأییدشدهٔ رسمی برای آلوپسی آندروژنیک در زنان بهشمار میرود. ماینوکسیدیل با تحریک خونرسانی و طولانیتر کردن فاز رشد مو (آناژن) میتواند تراکم و ضخامت موها را بهطور محسوسی افزایش دهد. برای اثربخشی نیاز به مصرف منظم و طولانیمدت دارد و معمولاً اولین نتایج پس از سه تا شش ماه دیده میشود. شروع درمان گاهی با ریزش موقتی (shedding) همراه است که طبیعی و گذرا است.
در خانمهایی که زمینهٔ هورمونی پررنگتری دارند (مانند سندرم تخمدان پلیکیستیک یا افزایش آندروژن)، استفاده از داروهای ضدآندروژن خوراکی مانند اسپیرونولاکتون یا در برخی کشورها سیپروترون استات میتواند مؤثر باشد. این داروها با کاهش اثر آندروژن بر فولیکول مو روند مینیاتوریزاسیون را کند میکنند. مصرف آنها نیازمند پایش بالینی است و در طول دورهٔ درمان باید از بارداری پرهیز شود. در زنان یائسه، در شرایط انتخابی و با نظر پزشک، استفاده از داروهایی مانند فیناستراید یا دوتاستراید نیز امکانپذیر است، هرچند شواهد آن محدودتر است.
روشهای بازساختی و کمکی در سالهای اخیر جایگاه مهمی پیدا کردهاند. PRP (پلاسمای غنی از پلاکت) با تزریق فاکتورهای رشد میتواند قطر و تراکم موها را بهبود دهد و معمولاً در چند جلسه دورهای انجام میشود. PRF (فیبرین غنی از پلاکت) بهعنوان نسل جدیدتر، آزادسازی آهستهتر و طولانیتری از فاکتورهای رشد فراهم میکند و در برخی مطالعات نتایج امیدوارکنندهای نشان داده است. روشهایی مانند میکرونیدلینگ یا لیزر کمتوان (LLLT) نیز میتوانند بهعنوان مکمل در برنامهٔ درمانی گنجانده شوند، هرچند سطح شواهد آنها پایینتر است.
در مواردی که ریزش شدید و پایدار باشد و بانک موی پشت سر تراکم کافی داشته باشد، کاشت مو میتواند گزینهای مؤثر باشد. البته کاشت مو بیماری زمینهای را درمان نمیکند و برای حفظ موهای باقیمانده همچنان باید درمانهای دارویی و بازساختی ادامه پیدا کنند.
خلاصه درمانهای آلوپسی آندروژنیک در زنان:
برای مطالعه بیشتر دربارهٔ PRP و کاشت مو در سایت دکتر ادبی کلیک کنید یا برای مشاوره با شماره ۰۱۱۳۲۲۸۸۸۳۸ تماس بگیرید.
عاقبت ریزش مو
در بیشتر مردان، ریزش مو نتیجهٔ مستقیم آلوپسی آندروژنیک یا همان «طاسی با الگوی مردانه» است. این بیماری یک روند ژنتیکی و هورمونی است که معمولاً در اوایل بزرگسالی آغاز میشود و بهصورت تدریجی در طول زندگی ادامه پیدا میکند. نکتهٔ جالب در مطالعات ژنتیکی این است که استعداد ابتلا بیشتر از طرف مادری خانواده منتقل میشود، اگرچه ژنهای هر دو والد میتوانند در این زمینه نقش داشته باشند.
در زنان نیز شایعترین علت ریزش مو همین الگوی ارثی است، با این تفاوت که شکل ظاهری ریزش متفاوت بوده و اغلب بهصورت نازکشدن منتشر موها در فرق سر دیده میشود.
ریزش موی آندروژنیک چه در مردان و چه در زنان، یک روند مزمن و پیشرونده است؛ یعنی از زمان شروع تا پایان عمر ادامه مییابد. شدت و سرعت پیشرفت در هر فرد متفاوت است و به عواملی مانند سن شروع، سطح حساسیت ژنتیکی فولیکولها و شرایط هورمونی بستگی دارد. به همین دلیل، درمانها معمولاً بر پایهٔ مهار روند بیماری و بهبود تراکم موها طراحی میشوند و انتظار «درمان قطعی دائمی» واقعبینانه نیست. در عوض، استفادهٔ مستمر از داروها، روشهای بازساختی مانند PRP/PRF و در موارد انتخابی کاشت مو میتواند کیفیت زندگی و رضایت بیماران را به شکل چشمگیری بهبود بخشد.
آلوپسی آرهآتا (Alopecia Areata) — علت و سیر بیماری
آلوپسی آرهآتا یا ریزش موی سکه یی یکی از شایعترین علل ریزش مو با ماهیت خودایمنی است. در این بیماری، سیستم ایمنی بدن به اشتباه فولیکولهای مو را هدف قرار میدهد و باعث توقف رشد مو میشود. نتیجهٔ این حملهٔ ایمنی، بروز نواحی گرد یا بیضیشکل بدون مو روی پوست سر یا سایر نواحی بدن است؛ الگویی که به آن «ریزش موی سکهای» گفته میشود.
شروع بیماری معمولاً ناگهانی است و بیمار طی چند روز یا هفته متوجه لکههای کممو میشود. وسعت درگیری بسیار متغیر است:
- چند لکهٔ کوچک محدود روی پوست سر
- درگیری کامل پوست سر — آلوپسی توتالیس (Alopecia Totalis)
- درگیری تمام بدن — آلوپسی یونیورسالیس (Alopecia Universalis)
ریزش مو در این بیماری معمولاً بدون التهاب و زخم است و فولیکولها از بین نمیروند؛ بنابراین امکان رشد مجدد وجود دارد. در بسیاری از بیماران، موها بعد از چند ماه دوباره رشد میکنند، اما بیماری میتواند عودکننده باشد و در طول زندگی حملات جدیدی ایجاد کند.
آلوپسی آرهآتا میتواند در هر سنی رخ دهد، اما شیوع آن در کودکان و نوجوانان بیشتر است. سابقهٔ خانوادگی بیماریهای خودایمنی (مانند تیروئیدیت هاشیموتو یا ویتیلیگو/Vitiligo) احتمال ابتلا را افزایش میدهد. از نظر روانی نیز، این بیماری اثرات قابلتوجهی بر اعتمادبهنفس و کیفیت زندگی بیماران دارد.
آلوپسی آرهآتا — درمانها
از آنجا که فولیکولها تخریب نمیشوند، درمانها با هدف مهار التهاب ایمنی و تحریک رشد مجدد مو انجام میشوند. انتخاب روش درمان بستگی به سن، وسعت و شدت درگیری دارد.
- کورتیکواستروئیدها (Corticosteroids): خط اول درمان هستند. تزریق داخل ضایعه (Intralesional Triamcinolone) در ضایعات محدود بسیار مؤثر است. درگیریهای وسیعتر ممکن است با کرم، محلول یا داروهای خوراکی کنترل شوند.
- ایمونوتراپی موضعی (Topical Immunotherapy): موادی مانند DPCP یا SADBE در موارد مزمن یا گسترده به کار میروند تا پاسخ ایمنی تغییر کند.
- ماینوکسیدیل (Minoxidil): میتواند بهعنوان درمان کمکی رشد موها را تحریک کند.
- آنالوگهای پروستاگلاندین (Prostaglandin analogs): مانند لاتانوپروست (Latanoprost) در ابرو و مژه استفاده میشوند.
- مهارکنندههای JAK (JAK inhibitors): داروهایی مانند توفاسیتینیب (Tofacitinib) و باریسیتینیب (Baricitinib) در سالهای اخیر نتایج امیدوارکننده داشتهاند و در برخی کشورها تأیید رسمی گرفتهاند.
- روشهای کمکی: PRP، لیزر کمتوان (LLLT) و مکملهای تغذیهای گاهی بهعنوان درمان کمکی به کار میروند، هرچند شواهد آنها کمتر است.
پیشآگهی بیماری متغیر است؛ در برخی بیماران رویش موها خودبهخود رخ میدهد، در حالی که در دیگران بیماری مزمن و عودکننده باقی میماند. مشاورهٔ دقیق و حمایت روانی بخشی ضروری از درمان است.
تلوژن افلوویوم (Telogen Effluvium) — علت و سیر بیماری
تلوژن افلوویوم حالتی است که تعداد زیادی از فولیکولهای مو بهطور ناگهانی وارد فاز استراحت (تلوژن) میشوند. در حالت طبیعی، حدود ۱۰٪ موها در فاز تلوژن قرار دارند، اما در این بیماری این عدد میتواند به ۳۰٪ یا بیشتر برسد. نتیجهٔ این تغییر، ریزش منتشر و ناگهانی موها در سراسر سر است.
این حالت معمولاً ۲ تا ۳ ماه پس از یک عامل محرک ایجاد میشود. شایعترین عوامل عبارتاند از:
- استرس شدید جسمی یا روانی (جراحی، تب بالا، عفونتها یا شوکهای روحی)
- زایمان (Postpartum Hair Loss)
- کمبودهای تغذیهای (بهویژه آهن، روی، ویتامین D و پروتئین)
- بیماریهای سیستمیک (مانند اختلالات تیروئید)
- داروها (رتینوئیدها، بتابلاکرها، برخی داروهای ضدافسردگی و داروهای شیمیدرمانی)
ریزش در تلوژن افلوویوم معمولاً ناگهانی و منتشر است و برخلاف آلوپسی آندروژنیک یا آرهآتا، موها بهصورت لکهای یا الگویی نمیریزند. بیمار معمولاً متوجه ریزش بیشازحد هنگام شانهزدن یا شستشو میشود.
خبر خوب اینکه فولیکولهای مو تخریب نمیشوند؛ بنابراین این نوع ریزش اغلب موقتی و برگشتپذیر است و با برطرفکردن عامل زمینهای، رشد موها طی ۶ تا ۱۲ ماه به حالت طبیعی بازمیگردد. با این حال، اگر عامل محرک ادامه یابد (مانند کمبود تغذیهای مزمن یا استرس طولانیمدت)، حالت مزمن (Chronic Telogen Effluvium) ایجاد میشود.
تلوژن افلوویوم — درمانها
کلید اصلی درمان، یافتن و برطرف کردن علت زمینهای است. به همین دلیل، گرفتن شرح حال دقیق و در صورت لزوم آزمایش خون (برای بررسی آهن، روی، ویتامین D و عملکرد تیروئید) ضروری است.
- اطمینانبخشی به بیمار: این بیماری ماهیت خوشخیم دارد و فولیکولها از بین نمیروند.
- مکملهای تغذیهای: در صورت وجود کمبود آهن، روی یا ویتامینها باید اصلاح شوند.
- اصلاح عوامل زمینهای: تغییر داروی محرک یا درمان بیماری سیستمیک.
- ماینوکسیدیل موضعی: در برخی بیماران برای تسریع بازگشت موها توصیه میشود.
- روشهای کمکی: PRP و لیزر کمتوان (LLLT) میتوانند در موارد مزمن یا شدید کمککننده باشند.
پیشآگهی تلوژن افلوویوم در اکثر بیماران خوب است و اغلب طی چند ماه روند طبیعی رشد مو بازمیگردد.
آناژن افلوویوم (Anagen Effluvium) — علت و سیر بیماری
آناژن افلوویوم حالتی است که ریزش مو در فاز رشد فعال مو یعنی آناژن (Anagen phase) رخ میدهد. در حالت طبیعی، حدود ۸۰–۹۰٪ فولیکولهای مو در این فاز قرار دارند؛ بنابراین اگر این مرحله مختل شود، ریزش مو میتواند شدید و گسترده باشد.
شایعترین علت آناژن افلوویوم، داروهای ضدسرطان (Chemotherapy agents) هستند که برای درمان سرطان بهکار میروند. این داروها سلولهایی که رشد سریعی دارند — از جمله سلولهای ماتریکس مو — را هدف قرار میدهند و باعث توقف ناگهانی تکثیر و در نتیجه ریزش مو میشوند. علاوه بر شیمیدرمانی، پرتودرمانی (Radiotherapy) در ناحیه سر و گردن نیز میتواند همین اثر را ایجاد کند.
ریزش مو در آناژن افلوویوم معمولاً چند روز تا چند هفته پس از شروع درمان آغاز میشود و میتواند تمام پوست سر و حتی موهای ابرو، مژه و بدن را درگیر کند. برخلاف تلوژن افلوویوم که ریزش تدریجیتر است، این نوع ریزش بسیار سریع و چشمگیر رخ میدهد.
خبر خوب اینکه این نوع ریزش معمولاً موقتی است. پس از پایان درمان شیمیدرمانی یا پرتودرمانی (در صورت عدم آسیب دوز بالا به فولیکولها)، موها دوباره رشد میکنند. موهای جدید ممکن است در ابتدا نازکتر، فر یا با رنگ متفاوت باشند، اما بهتدریج کیفیت طبیعی خود را بازیابی میکنند.
آناژن افلوویوم (Anagen Effluvium) — درمانها و مراقبتها
- کلاه سرد (Scalp Cooling Cap): استفاده از کلاههای خنککننده در حین شیمیدرمانی میتواند با کاهش جریان خون به پوست سر، ورود دارو به فولیکولها را کمتر کند و ریزش را تا حدی کاهش دهد.
- اطمینانبخشی به بیمار: آگاهی دادن به بیمار که ریزش مو موقتی است و پس از درمان رویش مجدد رخ میدهد، اهمیت زیادی دارد.
- حمایت روانی و اجتماعی: چون ریزش ناگهانی و شدید است، میتواند استرس روانی زیادی ایجاد کند. استفاده از کلاهگیس، روسری یا مدلهای محافظ موقت میتواند به بهبود اعتمادبهنفس کمک کند.
- مکملها و مراقبت عمومی: تغذیهٔ مناسب، مصرف ویتامینها و اجتناب از مواد شیمیایی و حرارت زیاد روی موها، کیفیت رشد مجدد مو را بهبود میدهند.
- روشهای بازساختی: در دوران نقاهت، درمانهایی مثل PRP یا لیزر کمتوان (LLLT) میتوانند به بهبود کیفیت رشد مو کمک کنند، هرچند شواهد علمی در این زمینه هنوز محدود است.
پیشآگهی آناژن افلوویوم در اکثر بیماران خوب است و بیشتر افراد طی چند ماه پس از پایان درمان، رشد طبیعی موهایشان را تجربه میکنند.
آلوپسیهای اسکاردهنده (Scarring / Cicatricial Alopecias) — مرور کلی
آلوپسیهای اسکاردهنده گروهی از اختلالات نادر ریزش مو هستند که در آنها فولیکول مو بهطور دائمی تخریب و بافت آن با اسکار (Fibrosis) جایگزین میشود. برخلاف انواع غیر اسکاردهنده (مانند آندروژنیک، آرهآتا یا تلوژن افلوویوم) که امکان رشد مجدد مو وجود دارد، در این گروه ریزش معمولاً برگشتناپذیر است.
این اختلالات میتوانند اولیه باشند (فولیکول هدف اصلی التهاب است و معمولاً ناحیهٔ سلولهای بنیادی در bulge تخریب میشود) یا ثانویه (در اثر آسیب پوستی مانند سوختگی، عفونتهای شدید، تروما یا بیماریهای تاولی).
تظاهرات بالینی و اهمیت تشخیص
- ریزش موی پیشرونده و تکهای با مرزهای نامنظم
- اریتِم (قرمزی)، پوستهریزی، دلمه یا پوستههای شاخی اطراف فولوکول (perifollicular scale)
- سوزش، درد یا خارش در پوست سرِ درگیر
- کاهش یا فقدان follicular openings در نواحی اسکار (علامت اساسی در معاینه/تریکوسکوپی)
تشخیص قطعی معمولاً به بیوپسی پوست سر (ترجیحاً از حاشیهٔ ضایعهٔ فعال) و آسیبشناسی نیاز دارد. تشخیص بهموقع اهمیت حیاتی دارد، زیرا درمان میتواند التهاب را مهار و گسترش اسکار را متوقف کند؛ با این حال، فولیکولهای تخریبشده قابل بازگشت نیستند.
نمونههای شایع آلوپسی اسکاردهندهٔ اولیه
- لیکنپلان پیلاریس (Lichen Planopilaris — LPP): التهاب لنفوسیتی اطراف فولیکول، با سوزش/خارش و پوستهریزی پیرامون فولوکول.
- لوپوس اریتماتوز دیسکوئید (Discoid Lupus Erythematosus — DLE): پلاکهای دیسکوئید با اِریتم، پوسته، آتروفی و follicular plugging.
- آلوپسی فرونتال فیبروزان (Frontal Fibrosing Alopecia — FFA): از طیف LPP؛ پسروی خط رویش پیشانی و نازکشدن ابروها.
- فولیکولیت دکلوان (Folliculitis Decalvans): التهاب چرکی فولیکول با پوسته و دلمه؛ الگوی اسکاردهندهٔ پیشرونده.
نکات کلیدی مدیریت
- هدف درمان: مهار التهاب فعال و پیشگیری از پیشرفت اسکار.
- انتخاب درمان بر اساس نوع بیماری و شدت درگیری است (کورتیکواستروئید موضعی/تزریقی، داروهای تعدیلکنندهٔ ایمنی، آنتیبیوتیکها در انواع چرکی، و مراقبتهای ضدالتهاب).
- در نواحی اسکارشدهٔ پایدار، کاشت مو فقط در موارد انتخابی و پس از خاموشی طولانیمدت بیماری قابل بررسی است.
لیکنپلان پیلاریس (Lichen Planopilaris — LP) — علت و سیر بیماری
لیکنپلان پیلاریس یکی از شایعترین انواع آلوپسی اسکاردهندهٔ اولیه است که منشأ آن یک واکنش خودایمنی علیه فولیکول مو بهویژه ناحیهٔ سلولهای بنیادی در bulge است. این حملهٔ ایمنی باعث تخریب فولیکول و جایگزینی آن با بافت فیبروز (اسکار) میشود.
بیماری بیشتر در زنان میانسال مشاهده میشود، هرچند میتواند مردان و افراد جوانتر را نیز درگیر کند. تظاهرات بالینی شامل ریزش موی لکهای و پیشرونده، قرمزی و پوستهریزی اطراف فولیکول (perifollicular erythema & scale) و احساس خارش/سوزش/درد در نواحی فعال است. با پیشرفت بیماری، پلاکهای اسکار صاف بدون منافذ فولیکولی ایجاد میشود.
در برخی بیماران، LPP با فرمهای دیگر لیکنپلان (پوستی یا مخاطی) همراه است. زیرگروههای بالینی مهم:
- Frontal Fibrosing Alopecia (FFA): الگوی پیشانی با پسروی خط رویش پیشانی و نازکشدن ابروها؛ از طیف LPP.
- Graham–Little–Piccardi–Lassueur syndrome: نوع نادر با آلوپسی اسکاردهندهٔ سر، آلوپسی غیر اسکاردهندهٔ بدن و فولیکولار کراتوزیس تنه/اندامها.
درمان لیکنپلان پیلاریس (LPP)
هدف درمان در LPP مهار التهاب فعال و جلوگیری از پیشرفت اسکار است؛ فولیکولهای تخریبشده قابل بازگشت نیستند، بنابراین تشخیص و درمان بهموقع اهمیت حیاتی دارد.
- کورتیکواستروئیدها (Corticosteroids):
- تزریق داخل ضایعهٔ تریامسینولون (Intralesional Triamcinolone): مؤثرترین گزینه برای نواحی فعال و محدود.
- استروئید موضعی قوی برای کنترل التهاب سطحی در ضایعات کوچکتر.
- داروهای تعدیلکنندهٔ ایمنی (Immunomodulators):
- Hydroxychloroquine: از گزینههای خط اول سیستمیک در LPP.
- Cyclosporine, Methotrexate, Mycophenolate mofetil: در موارد شدید/مقاوم با پایش تخصصی.
- مهارکنندههای JAK (JAK inhibitors): شواهد اولیه از اثربخشی داروهایی مانند Tofacitinib در موارد مقاوم گزارش شده است؛ هنوز درمان روتین محسوب نمیشوند.
- مراقبتهای حمایتی: کاهش تحریک مکانیکی، استفاده از شامپوهای ملایم ضدالتهاب، کنترل خارش و حمایت روانی.
- کاشت مو: فقط در موارد انتخابی و پس از خاموشی طولانیمدت (حداقل ~۲ سال) بیماری؛ در فاز فعال نتیجهٔ ضعیف است.
پایش منظم بالینی و در صورت نیاز بیوپسی از حاشیهٔ ضایعهٔ فعال برای تأیید تشخیص و ارزیابی فعالیت بیماری توصیه میشود.
لوپوس اریتماتوز دیسکوئید (Discoid Lupus Erythematosus — DLE) — علت و سیر بیماری
لوپوس دیسکوئید یک بیماری التهابی خودایمنی از طیف لوپوس اریتماتوز است که بهطور اولیه پوست را درگیر میکند و میتواند در پوست سر منجر به آلوپسی اسکاردهنده شود. التهاب مزمن، واحد فولیکولی را تخریب و با فیبروز (اسکار) جایگزین میکند؛ لذا ریزش مو معمولاً دائمی است. درگیری غالباً بهصورت پلاکهای دیسکوئید اریتماتوز با پوسته، فولیکولار پلاگینگ (Follicular plugging)، آتروفی مرکزی و دیسپیگمانتاسیون دیده میشود.
از نظر بالینی، ضایعات روی پوست سر میتوانند دردناک یا همراه با سوزش/خارش باشند. در درموسکوپی (Trichoscopy) یافتههای تیپیک مانند Keratin plugs در دهانهٔ فولیکول، پوستهریزی پریفولیکولار و نواحی سفید اسکاری مشاهده میشود. تشخیص قطعی معمولاً با بیوپسی پوست سر از حاشیهٔ ضایعهٔ فعال است. هرچند DLE مختص پوست است، در صورت علائم سیستمیک باید جهت排 بررسی لوپوس سیستمیک (SLE) ارزیابی آزمایشگاهی هدفمند (مثلاً ANA) انجام شود.
فتوپروتکشن نقش کلیدی دارد: اشعهٔ UV میتواند شعلهورکننده باشد، بنابراین استفادهٔ روزانه از ضدآفتاب با SPF 50+ و PA بالا، کلاه و پرهیز از آفتاب ضروری است. قطع سیگار نیز بهبود پاسخ به درمانهای آنتیمالاریال را تسهیل میکند.
لوپوس دیسکوئید (DLE) — درمان
هدف درمان، مهار التهاب و جلوگیری از گسترش اسکار است. فولیکولهای از دسترفته برگشتپذیر نیستند؛ بنابراین شروع درمان در مراحل فعال اهمیت حیاتی دارد.
- موضعی/تزریقی: کورتیکواستروئیدهای قوی موضعی (مثلاً کلوبتازول) روی پلاکهای فعال؛ در ضایعات محدود پوست سر، تزریق داخل ضایعهٔ تریامسینولون (Intralesional Triamcinolone) مؤثر است. مهارکنندههای کالسینورین موضعی (Tacrolimus/Pimecrolimus) بهویژه روی نواحی حساس یا برای درمان نگهدارنده مفیدند.
- سیستمی (Line اول): هیدروکسیکلروکین (Hydroxychloroquine) درمان سیستمیک استاندارد در DLE است؛ در موارد پاسخ ناکافی میتوان Chloroquine یا ترکیب با Quinacrine را مدنظر قرار داد. پایش چشمی دورهای برای آنتیمالاریالها ضروری است.
- سیستمی (در موارد مقاوم): Mycophenolate mofetil, Methotrexate, Azathioprine, Cyclosporine با نظر متخصص و پایش منظم آزمایشگاهی. در ضایعات هیپرتروفیک منتخب، رتینوئیدهای سیستمیک (Acitretin/Isotretinoin) قابلبررسیاند. Thalidomide در موارد بسیار مقاوم و با احتیاط شدید (تراتوژنی، نوروپاتی) مطرح میشود.
- فتوپروتکشن و سبک زندگی: ضدآفتاب طیفگسترده (UVB/UVA)، پوشش فیزیکی، پرهیز از UV (بهویژه ساعات اوج)، و قطع سیگار بخش جداییناپذیر درماناند.
- کاشت مو: فقط در بیماری خاموششده (بدون فعالیت التهابی حداقل ۱–۲ سال) و پس از تأیید پاتولوژیک/کلینیکی. در فاز فعال، پیوند نتیجهٔ ضعیف یا شکست خواهد داشت.
پیگیری منظم برای ارزیابی فعالیت ضایعات (کلینیکی/درموسکوپی) و تنظیم دوز داروها ضروری است. آموزش بیمار دربارهٔ مزمنبودن بیماری، اهمیت فتوپروتکشن و تداوم درمان، نقش تعیینکنندهای در جلوگیری از پیشرفت اسکار دارد.
آلوپسی فرونتال فیبروزان (Frontal Fibrosing Alopecia — FFA)
آلوپسی فرونتال فیبروزان نوعی آلوپسی اسکاردهنده لنفوسیتی است که اغلب بهعنوان زیرگروهی از لیکنپلان پیلاریس (LPP) شناخته میشود. ویژگی اصلی آن پسروی تدریجی خط رویش مو در ناحیهٔ پیشانی است که معمولاً با ریزش ابروها همراه است.
بیماری بیشتر در خانمهای یائسه دیده میشود، اما میتواند مردان و حتی زنان جوان را هم درگیر کند. علت دقیق ناشناخته است، ولی ترکیبی از عوامل ژنتیکی، ایمنی و هورمونی نقش دارند.
- پسروی خط رویش پیشانی با مرز نسبتاً صاف
- ریزش و نازکشدن ابروها (یکی از علائم اولیهٔ مهم)
- درگیری مژه، ریش یا موهای بدن در برخی بیماران
- پوست صاف و براق بدون منفذ فولیکولی در ناحیه درگیر
- خارش یا سوزش گاهی وجود دارد
درمان آلوپسی فرونتال فیبروزان (FFA)
- کورتیکواستروئیدها: تزریق داخل ضایعهٔ Triamcinolone در خط رویش و استروئید موضعی قوی.
- داروهای سیستمیک:
- Hydroxychloroquine — خط اول درمان در بسیاری بیماران
- Finasteride یا Dutasteride — بهویژه در بیماران با زمینهٔ هورمونی
- Mycophenolate, Methotrexate, Cyclosporine — در موارد مقاوم
- روشهای کمکی: شامپوهای ضدالتهاب، مراقبت ملایم از پوست سر، در برخی موارد PRP بهعنوان درمان حمایتی.
- کاشت مو: فقط در موارد انتخابی با بیماری خاموششدهٔ طولانیمدت؛ در فاز فعال نتیجه ضعیف است.
آلوپسی فرونتال فیبروزان (Frontal Fibrosing Alopecia — FFA)
آلوپسی فرونتال فیبروزان یک آلوپسی اسکاردهنده لنفوسیتی است که اغلب بهعنوان زیرگروهی از لیکنپلان پیلاریس (Lichen Planopilaris — LPP) شناخته میشود. ویژگی اصلی آن پسروی تدریجی خط رویش مو در ناحیهٔ پیشانی است که معمولاً با ریزش ابروها همراه است.
این بیماری بیشتر در خانمهای یائسه دیده میشود، اما میتواند در مردان و حتی زنان جوان هم رخ دهد. علت دقیق آن ناشناخته است، اما ترکیبی از عوامل ژنتیکی، ایمنی و هورمونی در آن نقش دارند ( PubMed).
- پسروی خط رویش پیشانی با مرز نسبتاً صاف
- ریزش و نازکشدن ابروها (یکی از علائم اولیهٔ مهم)
- درگیری مژه، ریش یا موهای بدن در برخی بیماران
- پوست صاف و براق بدون منفذ فولیکولی
- خارش یا سوزش گاهی وجود دارد
درمان آلوپسی فرونتال فیبروزان (FFA)
- کورتیکواستروئیدها: تزریق داخل ضایعه Triamcinolone و استروئید موضعی قوی.
- داروهای سیستمیک:
- Hydroxychloroquine — خط اول درمان
- Finasteride یا Dutasteride — بهویژه در بیماران با زمینهٔ هورمونی
- Mycophenolate, Methotrexate, Cyclosporine — در موارد مقاوم
- روشهای کمکی: شامپوهای ضدالتهاب، مراقبت ملایم از پوست سر، در برخی بیماران PRP ( مرور درمانهای AGA — PMC)
- کاشت مو: فقط در بیماری خاموششدهٔ طولانیمدت؛ در فاز فعال نتیجه ضعیف است.
فولیکولیت دکلوان (Folliculitis Decalvans — FD)
فولیکولیت دکلوان یک آلوپسی اسکاردهنده چرکی (Neutrophilic cicatricial alopecia) است که بیشتر در مردان میانسال دیده میشود. علت دقیق مشخص نیست اما نقش عفونت استافیلوکوک اورئوس (Staphylococcus aureus) و پاسخ ایمنی غیرطبیعی مطرح است ( PubMed — Trichoscopic Features).
- پاپولها و پوسچولهای چرکی اطراف فولیکول
- پوستهریزی و دلمه
- پلاکهای اسکار بیمو
- درد، سوزش یا خارش در فاز فعال
- یافتهٔ شاخص در تریکوسکوپی: Tufted hair follicles
درمان فولیکولیت دکلوان (FD)
- آنتیبیوتیکها: ترکیب Rifampicin + Clindamycin بهمدت ۱۰–۱۲ هفته خط اول درمان است. تتراسیکلینها یا آزیترومایسین نیز گاهی استفاده میشوند.
- ضدالتهابها: استروئیدهای موضعی یا تزریق داخل ضایعه برای مهار التهاب.
- داروهای سیستمیک مقاوم: ایزوترتینوئین (Isotretinoin) در دوز پایین یا داروهای تعدیلکنندهٔ ایمنی مانند سیکلوسپورین/متوترکسات.
- مراقبتهای حمایتی: بهداشت پوست سر، پرهیز از تحریک مکانیکی، درمان سریع عفونت ثانویه.
- کاشت مو: فقط در بیماران با بیماری خاموششده، چون احتمال عود بالاست.
مقایسه آلوپسیهای اسکاردهنده شایع
| نوع | ویژگی بالینی | یافته شاخص | درمان اصلی |
|---|---|---|---|
| لیکنپلان پیلاریس (LPP) | پلاکهای اسکاردهنده همراه خارش و سوزش | پوسته و اریتم پریفولیکولار | کورتیکواستروئید، هیدروکسیکلروکین |
| لوپوس دیسکوئید (DLE) | پلاکهای اریتماتوز با آتروفی مرکزی | Follicular plugging در درموسکوپی | کورتیکواستروئید، آنتیمالاریال (Hydroxychloroquine) |
| آلوپسی فرونتال فیبروزان (FFA) | پسروی خط رویش پیشانی + ریزش ابرو | پوست صاف و براق بدون منفذ فولیکولی | هیدروکسیکلروکین، فیناستراید/دوتاستراید |
| فولیکولیت دکلوان (FD) | پاپول و پوسچول چرکی، درد و پوستهریزی | Tufted hair follicles | Rifampicin + Clindamycin |
تریکوتیلومانیا (Trichotillomania)
تریکوتیلومانیا یک اختلال رفتاری–روانی است که بیمار بهصورت مکرر اقدام به کندن موهای خود میکند. این بیماری از گروه اختلالات کنترل تکانه یا اختلالات طیف وسواسی–اجباری محسوب میشود.
- بیشتر در کودکان، نوجوانان و زنان جوان دیده میشود.
- محلهای شایع: پوست سر، ابروها، مژهها.
- موهای ناحیهٔ درگیر طولهای مختلف دارند (علامت مهم افتراقی).
- کندن مو اغلب پس از تنش یا اضطراب رخ داده و احساس آرامش موقت ایجاد میکند.
- فاقد اسکار دائمی است و با توقف رفتار، موها قابلیت رشد مجدد دارند.
درمان تریکوتیلومانیا
- رواندرمانی: درمان شناختی–رفتاری (CBT) بهویژه Habit Reversal Training (HRT) خط اول درمان است.
- دارودرمانی: SSRIها (مثل فلوکستین)، N-Acetylcysteine (NAC)، و در موارد شدید کلومیپرامین یا داروهای ضدروانپریشی خفیف.
- مداخلات حمایتی: کاهش استرس، مشاوره خانوادگی، آموزش بیمار، گاهی استفاده از کلاه یا باند برای جلوگیری از دسترسی به مو.
آزمایشهای ضروری در بررسی ریزش مو
در بسیاری از موارد ریزش مو، بهویژه در زنان و بیماران با ریزش منتشر، انجام برخی آزمایشهای خون به پزشک کمک میکند تا علت دقیق مشخص شود و درمان هدفمند انجام گیرد:
- آزمایش تیروئید (TSH, Free T4, Free T3): بررسی کمکاری یا پرکاری تیروئید
- فریتین سرم (Ferritin): ارزیابی ذخایر آهن؛ سطح کمتر از 30 ng/mL میتواند با ریزش مو همراه باشد
- CBC: بررسی کمخونی
- ویتامین D (25(OH)D): سطح پایین آن با ریزش مو مرتبط است
- روی (Zinc): کمبود آن باعث ریزش منتشر میشود
- هورمونهای جنسی (Testosterone, DHEA-S, LH, FSH, Prolactin): بهویژه در زنان با ریزش الگوی مردانه یا علائم هورمونی
- قند خون ناشتا و HbA1c: در بیماران مشکوک به دیابت
- بررسی عملکرد کبد و کلیه (LFT, BUN, Creatinine): در موارد مشکوک به بیماریهای متابولیک مزمن
نکته مهم: تفسیر نتایج آزمایشها باید توسط پزشک متخصص پوست انجام شود؛ زیرا برخی مقادیر مرزی همیشه به معنی بیماری نیستند و نیاز به بررسی بالینی دارند.
پرسشهای متداول درباره ریزش مو
ریزش مو در چه سنی طبیعی است و چه زمانی باید نگران شد؟
ریزش مو در سنین بالا بهعلت روند طبیعی پیری شایع است. اما اگر در سنین جوانی دچار ریزش واضح یا نواحی خالی شدید، بهتر است به پزشک متخصص پوست مراجعه کنید.
آیا ریزش مو در نوجوانان هم ممکن است اتفاق بیفتد؟
بله. ریزش موی ارثی میتواند از اواخر نوجوانی آغاز شود. همچنین کمبود آهن، استرس یا مشکلات هورمونی هم در این سن میتواند عامل باشد.
آیا رژیمهای لاغری سریع میتواند باعث ریزش مو شود؟
بله. کاهش وزن ناگهانی و رژیمهای سختگیرانه باعث کمبود پروتئین، آهن و ویتامینها میشوند که به ریزش موی تلوژنی منجر میشود.
ریزش مو بعد از کرونا (COVID-19) طبیعی است؟
بله. بسیاری از بیماران پس از ابتلا به کرونا دچار ریزش موی تلوژنی میشوند. این نوع ریزش معمولاً موقتی است و طی چند ماه بهبود مییابد.
آیا استفاده مداوم از سشوار و اتوی مو باعث ریزش مو میشود؟
حرارت زیاد میتواند به ساقه مو آسیب برساند و موها را شکننده کند، اما روی فولیکول تأثیر مستقیم ندارد. با این حال مصرف زیاد آن میتواند ریزش غیرمستقیم ایجاد کند.
آیا استفاده از رنگ مو و مواد شیمیایی باعث طاسی میشود؟
رنگ مو و مواد شیمیایی بیشتر باعث آسیب ساقه و شکنندگی مو میشوند نه طاسی. استفاده مداوم ممکن است ریزش را تشدید کند ولی علت اصلی طاسی نیست.
تفاوت ریزش موی ارثی با ریزش موی ناشی از بیماری چیست؟
ریزش موی ارثی تدریجی و الگودار است (پیشانی یا فرق سر). ریزش ناشی از بیماری معمولاً ناگهانی، منتشر یا همراه علائم دیگر است.
آیا امکان پیشگیری از ریزش موی ارثی وجود دارد؟
پیشگیری کامل ممکن نیست، اما مصرف بهموقع داروهایی مثل ماینوکسیدیل و فیناستراید میتواند روند آن را کند کند.
چقدر طول میکشد تا درمانهای ریزش مو اثر کنند؟
معمولاً 3 تا 6 ماه زمان نیاز است تا اثر درمانها مشخص شود. بیمار باید صبور و پایبند به درمان باشد.
آیا خواب کم یا استرس شغلی باعث ریزش مو میشود؟
بله. استرس و کمخوابی میتوانند چرخه رشد مو را مختل کنند و باعث ریزش تلوژنی شوند.
ریزش مو در کودکان نشانه چیست؟
در کودکان معمولاً بهعلت عفونت قارچی (Tinea capitis)، تریکوتیلومانیا یا کمبودهای تغذیهای است. بررسی توسط پزشک ضروری است.
آیا ورزش و تغذیه سالم میتواند به جلوگیری از ریزش مو کمک کند؟
بله. ورزش منظم و رژیم غذایی متعادل با پروتئین کافی، ویتامینها و مواد معدنی در سلامت مو نقش دارند.
آیا شامپوهای ضدریزش واقعاً مؤثرند؟
شامپوها بیشتر نقش مکمل دارند. آنها میتوانند به بهبود سلامت پوست سر کمک کنند اما درمان قطعی ریزش مو نیستند.
بهترین ویتامینها برای رشد مو کدام هستند؟
ویتامینهای گروه B (بیوتین)، ویتامین D، آهن، روی و پروتئین کافی برای سلامت مو ضروریاند.
آیا ریزش مو بعد از کاشت مو طبیعی است؟
بله. ریزش موی موقت (Shock loss) پس از کاشت طبیعی است و معمولاً پس از چند ماه موهای جدید رشد میکنند.
آیا ریزش مو میتواند نشانه بیماریهای داخلی جدی باشد؟
بله. بیماریهایی مثل اختلالات تیروئید، کمخونی یا بیماریهای خودایمنی میتوانند با ریزش مو همراه باشند.
آیا تراکم بانک مو در نتیجهٔ کاشت مو تأثیر دارد؟
بله. کیفیت و تراکم بانک مو عامل اصلی موفقیت در کاشت مو است. بانک موی ضعیف نتیجه کاشت را محدود میکند.
چه کسانی کاندید مناسب برای PRP یا PRF مو هستند؟
افرادی که ریزش موی خفیف تا متوسط دارند و فولیکولهای زنده در سرشان باقی ماندهاند بهترین کاندید هستند.
ریزش مو در یائسگی با چه درمانهایی کنترل میشود؟
ماینوکسیدیل موضعی، درمان هورمونی در برخی موارد، و روشهای نوین مثل PRP و PRF میتوانند کمککننده باشند.
آیا موهای ریختهشده دوباره رشد میکنند؟
اگر فولیکول تخریب نشده باشد (ریزش غیر اسکاردهنده) امکان رشد مجدد وجود دارد؛ اما در ریزشهای اسکاردهنده، موها دائمی از بین میروند.
جهت مشاوره و ویزیت ریزش مو در بابل (مازندران)
کلینیک تخصصی پوست، مو و زیبایی دکتر مرتضی ادبی، ارائهی خدمات تشخیصی و درمانی با جدیدترین روشهای علمی و تجهیزات پیشرفته.
📍 آدرس: بابل، میدان کشوری، خیابان سرگرد قاسمی
📞 تلفن: ۰۱۱۳۲۲۸۸۸۳۸
🌐 وبسایت: www.dr-adabi.com
📸 اینستاگرام: @dr_morteza_adabi
💬 واتساپ: —