فهرست عناوین
- 1 زگیل تناسلی (HPV) و ارتباط آن با سرطان: راهنمای جامع پیشگیری و آگاهی
- 1.1 مقدمه
- 1.2 ویروس پاپیلومای انسانی (HPV) چیست؟
- 1.3 انواع HPV و میزان خطر آنها
- 1.4 شیوع عفونت HPV و پایداری آن
- 1.5 چگونه افراد به HPV مبتلا میشوند؟
- 1.6 سرطانهای مرتبط با عفونت HPV
- 1.7 آیا میتوان از عفونت HPV و سرطانهای مرتبط با آن پیشگیری کرد؟
- 1.8 نکته بسیار مهم (سلب مسئولیت پزشکی):
- 1.9 سخن پایانی و دعوت به اقدام:
زگیل تناسلی (HPV) و ارتباط آن با سرطان: راهنمای جامع پیشگیری و آگاهی
مقدمه
ویروس پاپیلومای انسانی (HPV) یا همان زگیل تناسلی، یکی از شایعترین عفونتهای مقاربتی در سراسر جهان است که میتواند هم مردان و هم زنان را درگیر کند. اگرچه بسیاری از عفونتهای HPV خودبهخود و بدون ایجاد مشکل خاصی برطرف میشوند، اما برخی از انواع پرخطر این ویروس میتوانند منجر به بروز انواع خاصی از سرطان شوند. در میان این سرطانها، سرطان دهانه رحم به دلیل شیوع بالاتر در زنان و ارتباط مستقیم آن با HPV، بیشترین توجه را به خود جلب کرده است. این مقاله با هدف افزایش آگاهی شما در مورد HPV، نحوه ارتباط آن با سرطان، روشهای پیشگیری، اهمیت تشخیص زودهنگام و آخرین یافتههای مرتبط تهیه شده است. آگاهی از این موارد گام مهمی در حفظ سلامت شما و عزیزانتان خواهد بود.
ویروس پاپیلومای انسانی (HPV) چیست؟
ویروس پاپیلومای انسانی (Human Papillomavirus) که به اختصار HPV نامیده میشود، گروه بسیار بزرگی از ویروسهای مرتبط به هم است. هر ویروس در این خانواده با یک شماره مشخص میشود که به آن “نوع HPV” میگویند.
HPV و پوست
بیشتر انواع HPV باعث ایجاد زگیلهای معمولی بر روی پوست میشوند، مانند زگیلهایی که روی دستها، پاها یا سایر نقاط بدن ظاهر میشوند.
HPV و غشاهای مخاطی
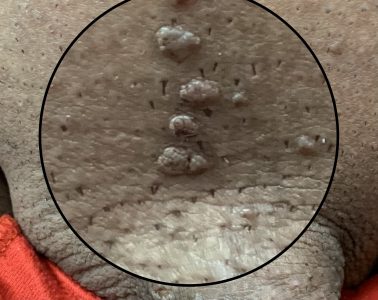
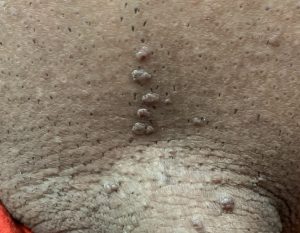
انواع دیگری از HPV عمدتاً غشاهای مخاطی بدن را آلوده میکنند. غشاهای مخاطی، لایههای مرطوبی هستند که بخشهای داخلی بدن را که به محیط بیرون راه دارند، میپوشانند؛ مانند واژن، مقعد، دهان و گلو. این دسته از HPVها که غشاهای مخاطی را درگیر میکنند، گاهی اوقات “HPV ناحیه تناسلی” نیز نامیده میشوند و معمولاً روی پوست خشک زندگی نمیکنند.
توجه داشته باشید که ویروس HPV با ویروسهای دیگری مانند HIV (عامل ایدز) یا HSV (عامل تبخال تناسلی) کاملاً متفاوت است.
انواع HPV و میزان خطر آنها
HPV ها بر اساس پتانسیل ایجاد سرطان به دو گروه اصلی تقسیم میشوند:
1. انواع HPV کمخطر
این گروه از HPVها میتوانند باعث ایجاد زگیل (پاپیلوم) در اطراف ناحیه تناسلی و مقعد در مردان و زنان شوند. زنان همچنین ممکن است این زگیلها را روی دهانه رحم (سرویکس) و واژن نیز تجربه کنند. از آنجایی که این انواع HPV به ندرت منجر به سرطان میشوند، به آنها “ویروسهای کمخطر” گفته میشود.
2. انواع HPV پرخطر
این گروه از HPVها به دلیل تواناییشان در ایجاد تغییرات سلولی که میتوانند به سرطان منجر شوند، “پرخطر” نامیده میشوند. پزشکان نگرانی بیشتری در مورد عفونت با این انواع دارند، زیرا این تغییرات پیشسرطانی در صورت عدم تشخیص و درمان، پتانسیل تبدیل شدن به سرطان را در طول زمان دارند. HPV نوع 16 و HPV نوع 18 دو نمونه از شایعترین انواع پرخطر هستند که مسئول بخش عمدهای از سرطانهای مرتبط با HPV محسوب میشوند.
شیوع عفونت HPV و پایداری آن
عفونت HPV بسیار رایج است. تخمین زده میشود که اکثر افراد فعال از نظر جنسی، حداقل یک بار در طول زندگی خود به یک یا چند نوع HPV تناسلی آلوده میشوند. در بسیاری از موارد، سیستم ایمنی بدن قادر است عفونت HPV را طی چند ماه تا دو سال به طور خودکار پاکسازی کند، بدون اینکه فرد حتی متوجه آلودگی خود شده باشد.
اما گاهی اوقات، بهویژه در صورت آلودگی با انواع پرخطر، عفونت HPV در بدن باقی مانده و به یک عفونت مزمن یا طولانیمدت تبدیل میشود. این عفونت پایدار است که میتواند در طول سالیان متمادی منجر به تغییرات سلولی و در نهایت ایجاد سرطان شود.
چگونه افراد به HPV مبتلا میشوند؟
HPV عمدتاً از طریق تماس مستقیم پوست با پوست فرد آلوده منتقل میشود. شایعترین راه انتقال، فعالیت جنسی است که شامل موارد زیر میشود:
- رابطه جنسی واژینال
- رابطه جنسی مقعدی
- رابطه جنسی دهانی
مهم است بدانید که:
- HPV میتواند حتی زمانی که فرد آلوده هیچگونه علامت یا زگیل قابل مشاهدهای ندارد، به دیگران منتقل شود.
- انتقال ویروس میتواند از طریق تماس جنسی مالشی (تماس پوست ناحیه تناسلی با پوست ناحیه تناسلی) حتی بدون دخول کامل نیز رخ دهد، هرچند این روش نسبت به رابطه جنسی همراه با دخول، کمتر شایع است.
- هر فردی که فعالیت جنسی دارد، در معرض خطر ابتلا به HPV است، حتی اگر تنها با یک نفر رابطه جنسی داشته باشد. البته، خطر ابتلا با افزایش تعداد شرکای جنسی، افزایش مییابد.
- اگر شریک جنسی شما در گذشته با افراد دیگری رابطه جنسی داشته است (حتی اگر علامتی نداشته باشد)، شما نیز در معرض خطر ابتلا قرار دارید.
- ویروس HPV میتواند سالها پس از آلودگی اولیه در بدن باقی بماند و سپس به شریک جنسی جدید منتقل شود، حتی اگر از آخرین فعالیت جنسی شما مدت زیادی گذشته باشد.
راههایی که HPV از طریق آنها منتقل نمیشود:
- نشستن روی صندلی توالت
- دست دادن یا در آغوش گرفتن
- استفاده از استخر شنا یا جکوزی
- استفاده مشترک از غذا یا ظروف
- تماسهای سطحی و روزمره
شیوع HPV در ایران:
عفونت HPV در ایران نیز، همانند بسیاری از کشورهای جهان، شیوع قابل توجهی دارد. توصیه میشود برای اطلاعات دقیقتر در مورد آمار شیوع در مناطق خاص، به گزارشهای وزارت بهداشت و مراکز تحقیقاتی معتبر مراجعه شود.برای مطالعه بیشتر به مقاله زگیل تناسلی و درمان آن سر بزنید.
سرطانهای مرتبط با عفونت HPV
ارتباط بین عفونت پایدار با انواع پرخطر HPV و ایجاد برخی سرطانها به خوبی اثبات شده است. تخمین زده میشود بخش قابل توجهی از سرطانها در جهان با عفونتهای ویروسی، از جمله HPV، مرتبط باشند. انواع HPV 16 و 18 به تنهایی مسئول درصد بالایی از این سرطانها هستند. در ادامه به شایعترین سرطانهای مرتبط با HPV اشاره میشود:
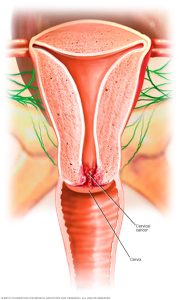
1. سرطان دهانه رحم (Cervical Cancer):
این سرطان شایعترین بدخیمی مرتبط با HPV در زنان است. تقریباً تمام موارد سرطان دهانه رحم ناشی از عفونت HPV پرخطر هستند.
تشخیص و غربالگری:
سرطان دهانه رحم را میتوان از طریق آزمایشهای غربالگری منظم مانند تست پاپ اسمیر (که به دنبال تغییرات سلولی ناشی از HPV در دهانه رحم است) و آزمایش اختصاصی HPV (که حضور ویروس را تشخیص میدهد) در مراحل اولیه شناسایی کرد. تشخیص زودهنگام، شانس درمان موفقیتآمیز را به شدت افزایش میدهد. علاوه بر تست پاپ اسمیر و آزمایش HPV که توسط کادر درمان انجام میشود، روشهای جدیدتری مانند “خودنمونهبرداری HPV” نیز در برخی کشورها مورد تایید قرار گرفته و در دسترس هستند. در این روش، خود فرد نمونهای را برای آزمایش HPV جمعآوری میکند که میتواند به افزایش پوشش غربالگری و دسترسی آسانتر به آزمایش کمک کند. برای اطلاع از امکان استفاده از این روش، با پزشک خود مشورت کنید.
اهمیت غربالگری:
متاسفانه، بیش از نیمی از زنانی که به سرطان دهانه رحم مبتلا میشوند، یا هرگز تست پاپ اسمیر انجام ندادهاند یا به ندرت این آزمایش را پیگیری کردهاند.
2. سرطان وولو (Vulvar Cancer):
HPV میتواند باعث ایجاد سرطان وولو (بخش خارجی اندام تناسلی زنان) نیز شود. این نوع سرطان نسبت به سرطان دهانه رحم بسیار کمتر شایع است. در حال حاضر، تست غربالگری استاندارد و جداگانهای برای این سرطان وجود ندارد، اما معاینات منظم پزشکی میتواند به تشخیص زودهنگام کمک کند.
3. سرطان واژن (Vaginal Cancer):
بخش قابل توجهی از سرطانهای واژن نیز با عفونت HPV مرتبط هستند. تغییرات پیشسرطانی در واژن، که ممکن است سالها قبل از تبدیل شدن به سرطان ایجاد شوند، گاهی اوقات از طریق تست پاپ اسمیر (مشابه روش مورد استفاده برای دهانه رحم) قابل شناسایی هستند. درمان این ضایعات پیشسرطانی میتواند از بروز سرطان جلوگیری کند.
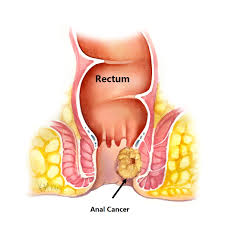
4. سرطان مقعد (Anal Cancer):
HPV میتواند باعث ایجاد سرطان مقعد هم در مردان و هم در زنان شود. این سرطان در افراد با سیستم ایمنی ضعیف (مانند افراد مبتلا به HIV) و در مردانی که با مردان دیگر رابطه جنسی دارند، شیوع بیشتری دارد.
غربالگری:
اگرچه غربالگری سرطان مقعد به طور معمول برای همه افراد توصیه نمیشود، اما برخی متخصصان انجام سیتولوژی مقعدی (مشابه تست پاپ) را برای گروههای پرخطر مانند مردانی که با مردان رابطه جنسی دارند، زنان با سابقه سرطان دهانه رحم یا وولو، افراد HIV مثبت و گیرندگان پیوند عضو، توصیه میکنند.
5. سرطان دهان و گلو (Oropharyngeal Cancer):
عفونت HPV در بروز برخی از سرطانهای دهان و حلق، بهویژه سرطانهای ناحیه پشت گلو (شامل پایه زبان و لوزهها) در مردان و زنان نقش دارد. در واقع، این گروه از سرطانها، شایعترین سرطانهای مرتبط با HPV در مردان هستند.
تشخیص:
در حال حاضر تست غربالگری استاندارد و همگانی برای تشخیص زودهنگام این سرطانها وجود ندارد. با این حال، بسیاری از موارد ممکن است طی معاینات معمول دندانپزشکی، پزشکی یا توسط خود فرد (در صورت مشاهده علائم غیرعادی) شناسایی شوند.
6. سرطان آلت تناسلی مردان (Penile Cancer):
در مردان، HPV میتواند منجر به ایجاد سرطان آلت تناسلی شود. این سرطان نادر است اما در مردان مبتلا به HIV و مردانی که با مردان دیگر رابطه جنسی دارند، بیشتر دیده میشود.
تشخیص:
تست غربالگری استانداردی برای این سرطان وجود ندارد. از آنجا که تقریباً تمام سرطانهای آلت تناسلی از پوست این ناحیه (بهویژه در مردان ختنه نشده) شروع میشوند، تغییرات قابل مشاهده ممکن است در مراحل اولیه بیماری توسط خود فرد یا پزشک تشخیص داده شوند.
آیا میتوان از عفونت HPV و سرطانهای مرتبط با آن پیشگیری کرد؟
اگرچه حذف کامل خطر ابتلا به HPV دشوار است، اما خوشبختانه راههای بسیار مؤثری برای کاهش چشمگیر احتمال ابتلا به این ویروس و در نتیجه، پیشگیری از سرطانهای مرتبط با آن وجود دارد:
1. واکسیناسیون HPV:
واکسنهای HPV یکی از مؤثرترین ابزارها برای محافظت در برابر انواع خاصی از HPV هستند که بیشترین ارتباط را با سرطانها (بهویژه سرطان دهانه رحم، مقعد، وولو، واژن، دهان و گلو) و زگیلهای تناسلی دارند.
برای چه کسانی؟
این واکسنها برای استفاده در دختران و پسران، و همچنین زنان و مردان جوان تایید شدهاند.
بهترین زمان تزریق:
برای اثربخشی حداکثری، واکسنها باید قبل از شروع فعالیت جنسی و قرار گرفتن در معرض ویروس تزریق شوند. سن توصیه شده معمولاً 11 یا 12 سالگی است، اما میتوان آن را از 9 سالگی شروع کرد و تا سنین بالاتر (معمولاً تا 26 سالگی، و در برخی موارد با مشورت پزشک تا 45 سالگی) نیز تزریق کرد. برنامه تزریق واکسن HPV معمولاً شامل دو یا سه دوز است. با این حال، برخی سازمانهای بهداشتی معتبر جهانی، مانند سازمان بهداشت جهانی (WHO)، بر اساس مطالعات جدید، اثربخشی بالای تکدوز واکسن HPV را برای گروههای سنی خاص (مثلاً دختران و پسران جوانتر) در پیشگیری از عفونت HPV تایید کردهاند.
نکته مهم:
واکسنهای HPV تنها برای پیشگیری از عفونت HPV کاربرد دارند و به درمان عفونت موجود یا ضایعات ناشی از آن کمکی نمیکنند. لازم به ذکر است که تحقیقات امیدوارکنندهای نیز در زمینه تولید “واکسنهای درمانی HPV” در جریان است که هدف آنها درمان عفونتهای موجود HPV و ضایعات پیشسرطانی است، اما این واکسنها هنوز در مراحل پژوهش و آزمایشهای بالینی قرار دارند و به صورت عمومی در دسترس نیستند.
با پزشک خود مشورت کنید:
برای اطلاع از نوع واکسن مناسب، آخرین توصیهها در مورد برنامه تزریق (شامل امکان استفاده از تکدوز) و اینکه آیا واکسیناسیون برای شما یا فرزندتان مناسب است، حتماً با پزشک یا ارائهدهنده خدمات بهداشتی مشورت نمایید.
2. استفاده صحیح و مداوم از کاندوم:
کاندومها (لاتکس یا پلییورتان) در صورت استفاده صحیح و همیشگی در هر بار رابطه جنسی (واژینال، مقعدی یا دهانی)، میتوانند خطر انتقال HPV را کاهش دهند. با این حال، محافظت کاندوم کامل نیست، زیرا HPV میتواند نواحی از پوست ناحیه تناسلی یا مقعد را که توسط کاندوم پوشانده نمیشود نیز آلوده کند.
نکات استفاده:
کاندوم باید قبل از هرگونه تماس جنسی پوشیده شده و تا پایان فعالیت جنسی در محل خود باقی بماند. برای هر بار رابطه جنسی از یک کاندوم جدید استفاده کنید.
با وجود محدودیت، کاندومها همچنان یک ابزار مهم برای کاهش خطر HPV و محافظت در برابر سایر عفونتهای مقاربتی (STIs) هستند.
3. محدود کردن تعداد شرکای جنسی:
کاهش تعداد شرکای جنسی و پرهیز از رابطه جنسی با افرادی که شرکای جنسی متعددی داشتهاند، میتواند خطر مواجهه با HPV تناسلی را کاهش دهد. با این حال، به یاد داشته باشید که HPV بسیار شایع است و داشتن رابطه جنسی حتی با یک نفر نیز میتواند شما را در معرض خطر قرار دهد، اگر آن فرد آلوده باشد.
4. انجام آزمایشهای غربالگری منظم:
برای زنان، انجام منظم آزمایشهای غربالگری سرطان دهانه رحم (مانند تست پاپ اسمیر و تست HPV، و در صورت توصیه پزشک، بررسی امکان خودنمونهبرداری HPV) طبق توصیههای پزشکی، برای تشخیص زودهنگام تغییرات پیشسرطانی و درمان آنها قبل از تبدیل شدن به سرطان، حیاتی است. در مورد سایر سرطانهای مرتبط با HPV، در صورت داشتن عوامل خطر یا علائم نگرانکننده، با پزشک خود در مورد لزوم بررسیهای بیشتر مشورت کنید.
نکته بسیار مهم (سلب مسئولیت پزشکی):
اطلاعات ارائه شده در این مقاله صرفاً جنبه آموزشی و اطلاعرسانی دارد و به هیچ عنوان نباید جایگزین مشاوره، تشخیص یا درمان حرفهای توسط پزشک متخصص شود. در صورت داشتن هرگونه سوال یا نگرانی در مورد سلامت خود، زگیل تناسلی، HPV یا خطر سرطان، حتماً با پزشک یا مراکز درمانی معتبر مشورت نمایید. تشخیص و درمان بیماریها تنها در صلاحیت کادر درمان است.
سخن پایانی و دعوت به اقدام:
آگاهی در مورد HPV و ارتباط آن با سرطان، اولین قدم برای محافظت از سلامت خود و دیگران است. با رعایت اصول پیشگیرانه، انجام واکسیناسیون در زمان مناسب و پیگیری غربالگریها، میتوان به میزان قابل توجهی از بار بیماریهای ناشی از این ویروس کاست. علم پزشکی همواره در حال پیشرفت است و روشهای جدیدتری برای تشخیص و پیشگیری از بیماریها معرفی میشوند، لذا مشورت منظم با پزشک برای آگاهی از این پیشرفتها توصیه میشود.
ما در [کلینیک دکتر ادبی] آماده پاسخگویی به سوالات شما و ارائه خدمات مشاورهای و درمانی در زمینه بیماریهای پوست، مو، زیبایی و موارد مرتبط با HPV هستیم. برای دریافت نوبت مشاوره یا کسب اطلاعات بیشتر با ما تماس بگیرید.
https://www.instagram.com/dr_morteza_adabi/?hl=fa اینستاگرام